wissen.de Artikel
Multiple Sklerose – die Krankheit mit den tausend Gesichtern
Noch nicht heilbar, aber immer besser zu therapieren: Etwa 40-mal am Tag erhält ein Mensch irgendwo in Deutschland die Diagnose Multiple Sklerose, kurz MS. Besonders häufig trifft die Krankheit bei jungen Erwachsenen, 70 Prozent der Patienten sind Frauen. Für jede neu betroffene Person ist die MS-Diagnose ein Schock, der viele Fragen aufwirft: Wie geht es jetzt weiter? Kann ich meinen Beruf noch weiter ausüben? Ist es möglich, eine Familie zu gründen und macht es überhaupt Sinn, Zukunftspläne zu schmieden? Fragen über Fragen, die wohl jedem, bei dem diese Krankheit neu festgestellt wird, durch den Kopf gehen.
Viele dieser Ängste und Sorgen basieren auf dem Bild, dass die Krankheit einen in kürzester Zeit an den Rollstuhl fesseln wird. Ein Irrtum – nur für etwa ein Drittel der Betroffenen bringt die MS überhaupt schwere Behinderung mit sich. Tatsächlich sind bei entsprechender Behandlung nach 25 Jahren Krankheitsdauer im Schnitt noch gut zwei Drittel der Betroffenen in der Lage, sich ohne Rollstuhl fortzubewegen, ein Drittel der MS-Betroffenen ist sogar noch arbeitsfähig.
Gene und Sonnenmangel als Auslöser
Eine andere Frage, die sich wohl generell viele Betroffene von Schicksalsschlägen stellen, ist: warum gerade ich? Doch über den Grund, weshalb bestimmte Leute an MS erkranken, können Forscher bisher nur spekulieren. Zum einen vermuten sie die Beteiligung genetischer Faktoren. Das heißt aber nicht, dass es eine direkte Vererbung gibt. „Selbst bei genetisch identischen eineiigen Zwillingen sind nur in 30 Prozent der Fälle beide an MS erkrankt”, sagt Reinhard Hohlfeld, Professor für Neuroimmunologie am Uniklinikum Großhadern. Stattdessen wird eher eine "Neigung" vererbt, ein erhöhtes Risiko, MS zu bekommen.
„Wir kennen mittlerweile zwar mehr als 200 Gene, die den Menschen für eine MS-Erkrankung empfänglich machen“, erklärt Hartmut Wekerle vom Max-Planck-Institut für Neurobiologie. „Damit es zum Ausbruch kommt, braucht es jedoch einen Auslöser, der bisher im Umfeld von Infektionen gesucht wurde.“ Neben der Infektion mit bestimmten Viren und einer bestimmten Zusammensetzung der Darmflora zählt jedoch auch ein Mangel am Sonnenvitamin D zu den Umwelteinflüssen, die eine MS-Erkrankung begünstigen können.
Körpereigene Viren beschädigen die Nerven
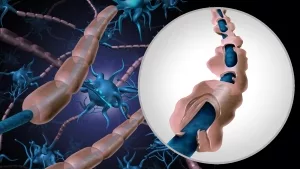
Zwar ist die genaue Ursache von MS noch weitestgehend ungeklärt, doch die Wirkungsweise der Krankheit ist bekannt: Die Beschwerden liegen darin begründet, dass das zentrale Nervensystem der Leidtragenden von körpereigenen Zellen angegriffen wird – aus diesem Grund gehört MS auch zu den Autoimmunerkrankungen. Konkret zerstören Entzündungszellen, sogenannte T- und B-Lymphozyten in Gehirn und Rückenmark, die Myelin-Umhüllung der Nervenfasern und später im Verlauf auch die Nervenzellen selbst.
Dies stört die Funktion der Nervenzellen. Diese werden jedoch zur Weiterleitung von Sinnesreizen wie etwa „Diese Herdplatte ist zu heiß“ oder auch „Da vorne steht ein Baum“ an das Gehirn gebraucht, aber auch zur aktiven Kontrolle unserer Muskelbewegungen. Die kaputten Nervenzellen können die gewünschten Informationen aber nur teilweise oder gar nicht mehr weiterleiten. Die Konsequenz: Das Bein bleibt steif und die Betroffenen sehen schlechter.
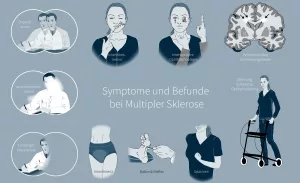
Die Krankheit mit 1000 Gesichtern
Und genau das sind die wohl typischste Symptome von MS: Muskellähmungen, die mit rascherem Ermüden bei Gehen, Anspannung und Steifigkeit einhergehen können, und Sehstörungen, wie etwa unscharfes Sehen wie durch einen Schleier, die sich in einer Schädigung des Sehnervs begründen. Im Krankheitsverlauf leiden die MS-Patienten zudem häufig unter Empfindungsstörungen, also etwa unter Taubheitsgefühl oder Kribbeln und einer verminderten Empfindlichkeit, zum Beispiel gegenüber Temperaturen.
Was die Sache vielleicht noch schlimmer macht: Weil viele dieser Symptome eher unspezifisch sind, ist die Diagnose der Multiplen Sklerose nicht einfach – manchmal dauert es Monate, bis Gewissheit besteht. Das gilt vor allem dann, wenn einige typische Leitsymptome wie die Sehstörungen fehlen. Aus diesem Grund bezeichnet man MS auch als die „Krankheit mit 1000 Gesichtern“.
Mal mehr, mal weniger stark
Doch selbst wenn eine eindeutige Diagnose besteht, können die Ärzte nicht genau vorhersagen, wie die Krankheit verlaufen wird. Denn die Krankheit schreitet unterschiedlich schnell fort und auch die MS-Symptome treten häufig mal stärker und mal schwächer auf. Fast 90 Prozent der Patienten erleiden alle paar Monate Schübe von einigen Stunden bis Wochen, in denen die Symptome sehr stark ausgeprägt sind und sogar neue Symptome auftreten können. Doch auch der Verlauf der Schübe ist unberechenbar: Während bei einigen Erkrankten auf diese Schübe wieder beschwerdefreie Zeiten folgen, verschlechtert sich bei anderen der Zustand nach jedem Schub weiter.
Die gute Nachricht: Durch die Therapiefortschritte des letzten Jahrzehnts ist es möglich, die Häufigkeit solcher Erkrankungsschübe – je nach Medikament – um 30 bis 60 Prozent zu senken. Ein großer Erfolg, findet Sven Meuth, Leiter der Klinik für Neurologie am Universitätsklinikum Düsseldorf. „Für die Zukunft ist daher zu überdenken, ob die Schubrate tatsächlich einen geeigneten primären Endpunkt darstellt, wenn das eigentliche Therapieziel die Reduktion langfristiger Behinderung ist“, so Meuth.
Medikamentöse Behandlung
In den letzten zwölf Monaten gab es zudem neue, vielversprechende Forschungsergebnisse zur medikamentösen MS-Langzeitbehandlung, von denen MS-Patienten schon in naher Zukunft profitieren könnten: „Die vielleicht wichtigste Erkenntnis war, dass eine früher begonnene Therapie mit Ocrelizumab zu besseren Langzeitergebnissen führt“, erläutert Meuth. Dieses MS-Medikament besteht aus einem künstlich hergestellten Antikörper, der den Angriff der Immunzellen auf das eigene Nervengewebe blockiert.
In klinischen Studien ergab eine frühe Therapie mit diesem Medikament eine fast 50-prozentige Stabilisierung. Die Zahl der MS-Schübe halbierte sich und auch das Fortschreiten der Nervenschäden verlangsamte sich. Die Medikamente können rechtzeitig eingenommen, außerdem motorische Funktionen erhalten, die sonst nach einem Schub oft nicht wiederkehren. Wichtig ist dafür jedoch, dass die Behandlung so früh wie möglich beginnt. „Das heißt eine initiale Therapie, oft auf Patientenwunsch, mit ‚weniger starken‘ Medikamenten ist nur bedingt sinnvoll”, sagt Meuth.
Auch an diesem Beispiel sieht man: Die Forschung zur MS ist aktiv und es gibt vielversprechende Entwicklungen in Bezug auf neue Behandlungsansätze und mögliche Heilungsmethoden. Und trotz der Tatsache, dass es derzeit noch keine vollständige Heilung für MS gibt, entwickeln sich die Behandlungsmöglichkeiten stetig weiter. Viele Patienten können ein erfülltes Leben führen, indem sie auf etablierte Behandlungsmethoden zurückgreifen oder die neuesten Therapien nutzen.